- mai 17, 2021
Hotlines 2ème et 3ème jour – ACC 2021
Il s’agit d’une étude prospective, multicentrique , randomisée dont l’objectif était d’évaluer l’innocuité et l’efficacité d’un programme de réadaptation cardiaque sur mesure par rapport aux mesures standard chez les patients âgés et fragiles hospitalisés pour insuffisance cardiaque aigue.
Les patients cliniquement stables et capables de marcher 4 mètres au moment de l’inclusion (appareil fonctionnel autorisé) ont été randomisées indépendamment de leur niveau d’activités de base. Pour les patients ayant une espérance de vie < 12 mois, un syndrome coronarien aigu, une assistance VG , un geste chirurgicale programmé, une insuffisance rénale chronique (cl < 20 ml /min ou dialysé) ou une déficience liée à un accident vasculaire cérébral ou une démence ont été exclus. Le critère de jugement principal était de comparer le niveau de changement des performances physiques évalué par le SPPB score units (Short Physical Performance Battery) à 3 mois. Au total ,349 patients ont été randomisés en deux groupes : réadaptation (n = 175) ou contrôle (n = 174).L’âge moyen était de 73 ans et 52 % des patients étaient des femmes. La réadaptation cardiaque a été commencée en milieu hospitalier puis menée en ambulatoire, 3 fois / semaine pendant 12 semaines.
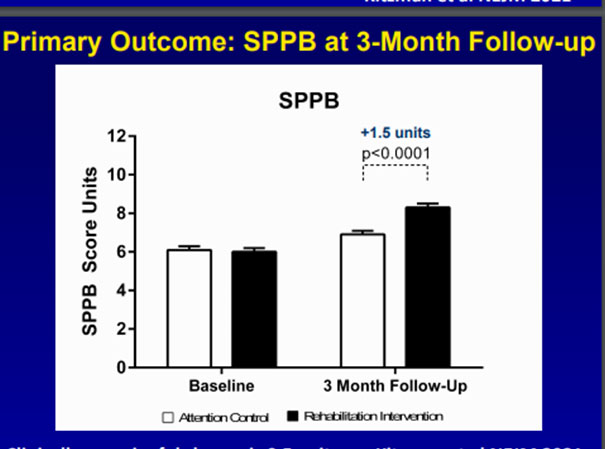
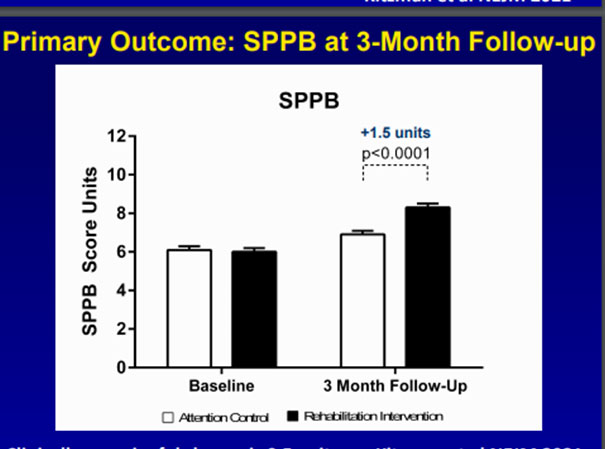
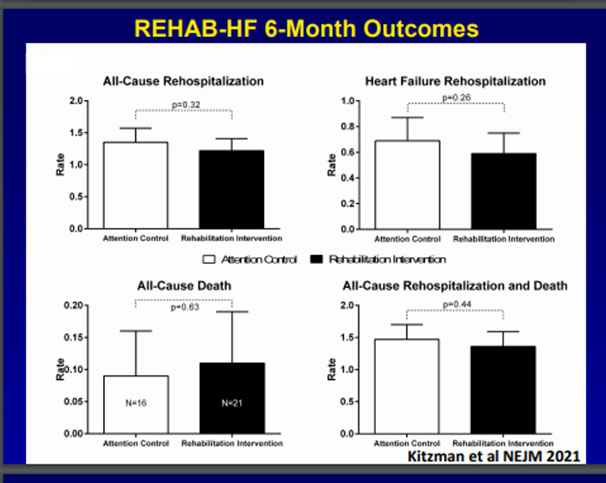
Apres un suivi de 3 mois , il a été constaté une amélioration du SPPB score dans les deux groupes avec une différence statistiquement significatives entre les deux groupes (réadaptation :8,3 ; contrôle :6,9 ; p< 0,001). Il a été constaté de même une amélioration du test de marche de 6 min 293 vs. 260 (p = 0.007) ainsi que des symptômes évaluées par le Kansas City Cardiomyopathy Questionnaire: 69 vs. 62 (p = 0.007). Néanmoins , il n’y avait pas une réduction de la ré-hospitalisation et de la mortalité.
En conclusion , REHAB-HF a montré qu’un programme de réadaptation cardiaque sur mesure a permis d’améliorer la capacité fonctionnelle à 3 mois chez les patients âgés fragiles admis pour insuffisance cardiaque aiguée, sans réduction des réadmissions ou de la mortalité.
——————————————————————————————————
Chez les patients avec un IDM et un statut coronaire pluri tronculaire, la revascularisation complète s’est révélée supérieure au traitement de la lésion coupable seule. Les dernières recommandations ESC (1)appuient la revascularisation complète. Cependant, que la stratégie soit basée sur l’angiographie ou la FFR est resté non clair. L’étude FLOWER-MI (the Flow Evaluation to Guide Revascularization in Multivessel ST-Elevation Myocardial Infarction) s’est proposée de répondre à cette question.
Il s’agit d’une étude française multicentrique, (41 centres) randomisée, en simple aveugle qui s’est déroulée entre décembre 2016 et décembre 2018. Après l’enjeu des critères d’inclusion et exclusion 1171 patients avec Infarctus de myocarde et pluri tronculaires ayant bénéficié d’un succès de revascularisation de l’artère coupable, ont été sélectionnés. Ces patients ont été randomisés entre la revascularisation des artères non coupables sur la base soit de l’évaluation de la FFR (n=586) soit de l’analyse angiographique (n=577). Les deux groupes étaient comparables. Le suivi était organisé sur des consultations à j30, 6, 12 et 36 mois après la première revascularisation.
Le critère primaire était un critère composite englobant décès toute cause, IDM non fatal ou ré hospitalisation amenant à une nouvelle revascularisation dans l’année. Toutes les analyses étaient dans l’intention de traitement.
Le critère primaire a été enregistré dans 32 cas parmi les 586 patients du groupe FFR (5.5%) contre 24 cas soit 4.2% dans le groupe angiographie (HR=1.32, IC 95% [0.78 -2.23] ; p=0.31).
Concernant les critères secondaires, le décès a été noté dans 9 patients du groupe FFR et 10 patients du groupe angiographie (HR = 0.89; 95% CI, [0.36 – 2.20]). L’infarctus non fatal était survenu chez 18 patients du groupe FFR contre 10 du groupe angiographie (HR=1.77 ; IC à 95% [0.82- 3.84]). Une ré hospitalisation amenant à une revascularisation était nécessaire pour 15 et 11 patients respectivement (HR= o, 1.34; IC à 95% [0.62 – 2.92])
Selon FLOWER-MI, La stratégie de revascularisation guidée par FFR chez les patients pluri tronculaires avec IDM dilatés avec succès sur l’artère coupable, n’était pas supérieure à la revascularisation basée sur l’angiographie concernant le critère composite primaire. Il n’y avait pas de différence significative entre les groupes quant aux composants du critère primaire ni les autres critères cliniques.
Ceci ne s’aligne pas avec les résultats des études DANAMI-3 (2), ni Compare-Acute trial (3) où la stratégie de revascularisation basée sur l’FFR des lésions non coupables était supérieure à l’angioplastie de l’artère coupable seule. Cet avantage a été tiré de la réduction de nombre de procédures ultérieures dans la première et en plus, une réduction significative du critère composite décès, IDM pour la deuxième. Pareil, pour les patients pluri tronculaires stables, la stratégie FFR dans l’étude FAME(4) avait résultait en une réduction significative des MACEs à un an.
Les résultats de FLOWER-MI sont critiquables sur plusieurs points avoués comme limitations d’étude par l’investigateur, à savoir, la puissance statistique de l’étude qui s’est révélée inférieure à ce qui attendu (<80%) en rapport avec la faible incidence d’évènements. On estimait que plus de 8000 patients supplémentaires sont nécessaires pour démontrer une réduction du risque relatif de 15%.
D’autant plus, le large intervalle de confiance dans FLOWER-MI concernant l’estimation de l’effet ne permet pas une interprétation concluante.
Bref, FLOWER-MI n’avait pas démontré une supériorité de la stratégie FFR en comparaison de la stratégie angiographique dans l’évaluation des lésions non coupables chez des pluri tronculaires au décours d’un infarctus dont la lésion coupable a été dilatée. D’autres études avec une meilleure puissance statistique seraient nécessaires pour répondre à cette question.
——————————————————————————————————
1. Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J. 7 janv 2018;39(2):119‑77.
2. Engstrøm T, Kelbæk H, Helqvist S, Høfsten DE, Kløvgaard L, Holmvang L, et al. Complete revascularisation versus treatment of the culprit lesion only in patients with ST-segment elevation myocardial infarction and multivessel disease (DANAMI-3—PRIMULTI): an open-label, randomised controlled trial. Lancet Lond Engl. 15 août 2015;386(9994):665‑71.
3. Mehta SR, Wood DA, Storey RF, Mehran R, Bainey KR, Nguyen H, et al. Complete Revascularization with Multivessel PCI for Myocardial Infarction. N Engl J Med. 10 oct 2019;381(15):1411‑21.
4. Tonino PAL, De Bruyne B, Pijls NHJ, Siebert U, Ikeno F, van’ t Veer M, et al. Fractional flow reserve versus angiography for guiding percutaneous coronary intervention. N Engl J Med. 15 janv 2009;360(3):213‑24.
———————————————————————————
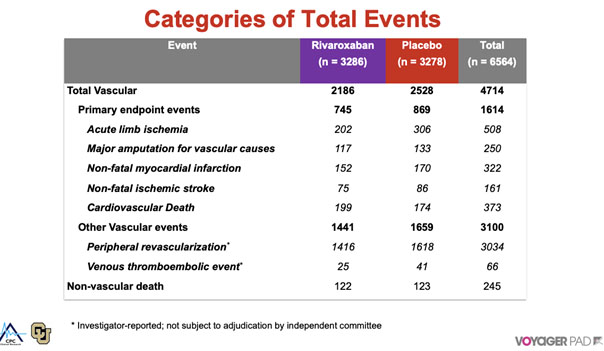
Les patients atteints d’AOMI et revascularisés du membre inférieur sont à haut risque d’événements ischémiques indésirables majeurs (EIM), l’objectif de l’essai clinique VOYAGER PAD est d’évaluer l’efficacité d’un AOD le Rivaroxaban à la dose de 2.5 mg deux fois par jour, en association avec un traitement de fond par aspirine 100 mg/j, dans la réduction de la fréquence de ces EIM, en le comparant à un placébo avec aspirine seul. Suivi de 3 ans, pour les résultats présentés cette année à l’ACC. Le critère d’évaluation principal était le délai de survenue du premier EIM composite et les EIM ultérieurs, associant ischémie aiguë de membre, amputation majeure, infarctus du myocarde, AVC ischémique ou décès cardiovasculaire.
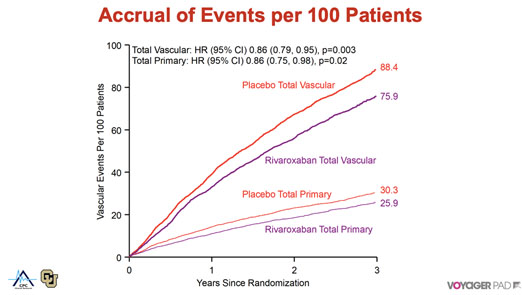
Parmi les 6564 patients randomisés (âge moyen 67 ans, 74% hommes, suivi médian 28 mois), il y a eu 4714 EIM au total (premiers et ultérieurs) incluant 1614 associés au critère d’évaluation principal composite et 3100 événements vasculaires autres (revascularisation périphérique, événement thrombo-embolique veineux). la revascularisation périphérique récurrente étant un événement particulièrement fréquent (3034 évènements). Sous rivaroxaban, on note une réduction du critère primaire de 14% (HR=0.86, 95%CI=0.75-0.98, p=0.02) et du total des événements vasculaires de 14% (HR=0.86, 95%CI=0.79-0.95, p=0.003). Pour 100 patients participants, 4.4 évènements du critère primaire et 12.5 événements vasculaires sont évités sur 3 ans. Toutefois, les avantages doivent être mis en balance avec le risque de saignement. Les saignements majeurs selon TIMI ont été augmentés de 43% avec le rivaroxaban (62 vs 44 événements avec placebo, P=0.0695).
Le rivaroxaban à faible dose est efficace dans la réduction des évènements ischémiques cardiovasculaires et du membre inférieur chez les patients avec une AOMI revascularisée. Une stratégie associant Rivroxaban 2.5*2 plus aspirine devrait s’imposer chez ces patients.

-------------------------------------------------------------------------------------------------------------
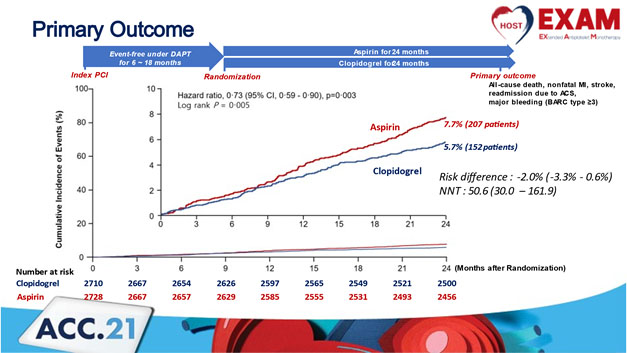
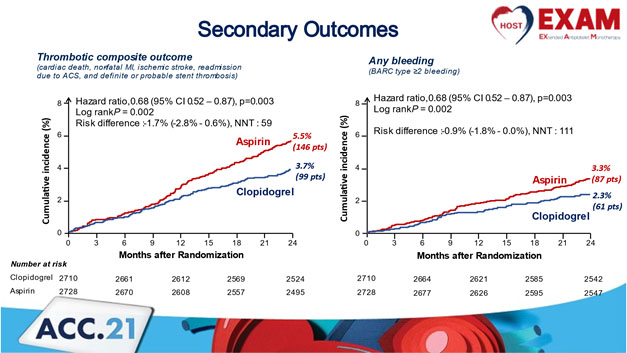
Il s’agit d’une étude coréenne multicentrique (37 centres) randomisée qui a inclus 5438 Patients qui ont eu une angioplastie avec un stent actif et une DAPT sans aucun événement clinique pendant 12 ± 6 mois après l’angioplastie. Le but était de montrer la supériorité du clopidogrel en monothérapie au long cours par rapport à l’aspirine en monothérapie. Le critère de jugement principal : était un critère composite fait par la survenue à 24 mois de Décès de toutes causes, d’infarctus du myocarde (IDM) non fatal, d’accident vasculaire cérébral (AVC), de réhospitalisation en raison d’un syndrome coronarien aigu (SCA) ou de complications hémorragiques majeures BARC ≥3. Les critères de jugement secondaires étaient soit la survenue de complications thrombotiques ou d’un évènement hémorragique. Cette étude a montré une supériorité significative du clopidogrel à 24 mois par rapport à l’aspirine sur le critère de jugement primaire [HR 0,73 (IC 95% 0.59 _ 0.90), p = 0,003]. Le clopidogrel à 24 mois était associé à moins d’évènements thrombotiques [HR 0,68 (IC 95% 0.52 _ 0.87), p = 0,003] et aussi moins de complications hémorragiques [HR 0,73 (IC 95% 0.59 _ 0.90), p = 0,003]. Ainsi le clopidogrel en monothérapie parait supérieur à l’aspirine en monothérapie au long cours en termes de réduction des évènements composites (décès de toute cause, IDM, AVC, ré hospitalisation suite à un SCA et hémorragie majeure), de complications thrombotiques et hémorragiques isolées. Un suivi au long cours de cette cohorte nous donnera une réponse plus concrète sur la monothérapie anti-agrégante plaquettaire chronique après une angioplastie avec stent actif.
------------------------------------------------------------------------------------------------------------

L’étude multicentrique internationale à double aveugle a recruté 989 patients (âge moyen, 53 ans; 20% de femmes; 20% étaient de race noire) aux États-Unis, au Royaume-Uni et dans cinq pays européens. Environ un quart des patients avaient des antécédents de diabète de type 2. L’indice de masse corporelle médian était d’environ 32,7 kg / m2. Au début de l’étude, les patients ont été transférés à une association uniquotidienne, à dose fixe et à comprimé unique, d’un inhibiteur calcique, d’un inhibiteur des récepteurs de l’angiotensine et d’un diurétique thiazidique. L’observance du traitement a été évaluée par des analyses d’urine. Ensuite, après quatre semaines, les patients avec une PA ambulatoire diurne ≥135 / 85 mm Hg ont été randomisés pour une dénervation rénale (n = 69) ou une procédure simulée (n = 67) (figure 1).
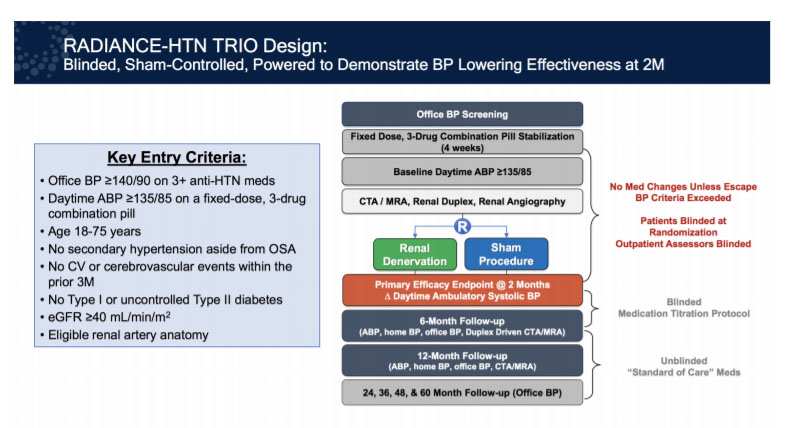
Figure 1: protocole de l'étude
Les résultats à deux mois ont montré que la PAS ambulatoire diurne, le critère de jugement principal, était réduite de 8 mm Hg avec la dénervation par rapport à 3 mm Hg avec une procédure fictive dans population en intention de traiter. La différence médiane entre les groupes était de –4,5 mm Hg (p ajusté = 0,022). Le bénéfice de la dénervation était constant quel que soit le sexe, l’origine ethnique, l’âge, le tour de taille ou le niveau de la pression artérielle au moment de l’inclusion dans l’étude. Chez les patients avec des données de PA ambulatoires complètes, la différence médiane entre les groupes était de –5,8 mm Hg (p ajusté = 0,0051). Également par rapport à la procédure fictive, la PAS ambulatoire de 24 heures, la PAS ambulatoire nocturne et la PAS au cabinet étaient toutes significativement plus faibles avec la dénervation (figure 2) .
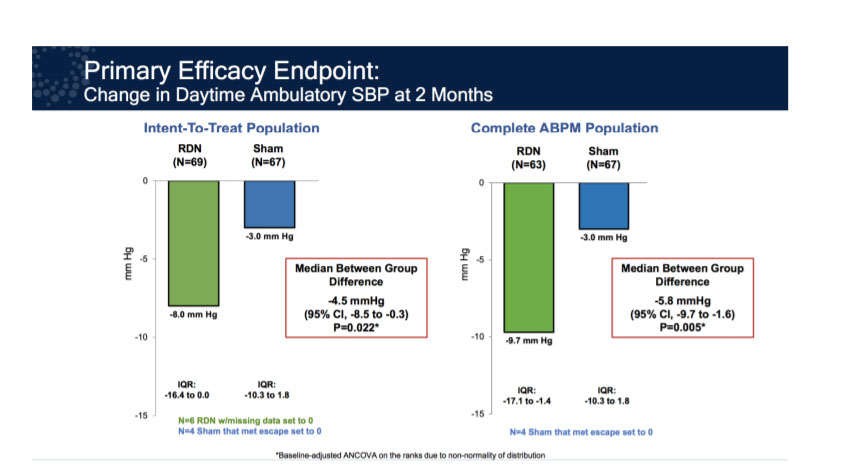
Figure 2: Critère de jugement primaire
En ce qui concerne la sécurité, aucune différence n’a été observée pour les événements indésirables majeurs survenant dans les 30 jours suivant la procédure, à savoir le décès quelle qu’en soit la cause, l’insuffisance rénale , toute complication veineuse ou artérielle nécessitant un traitement, ou une augmentation sévère de la PA (figure 3) .
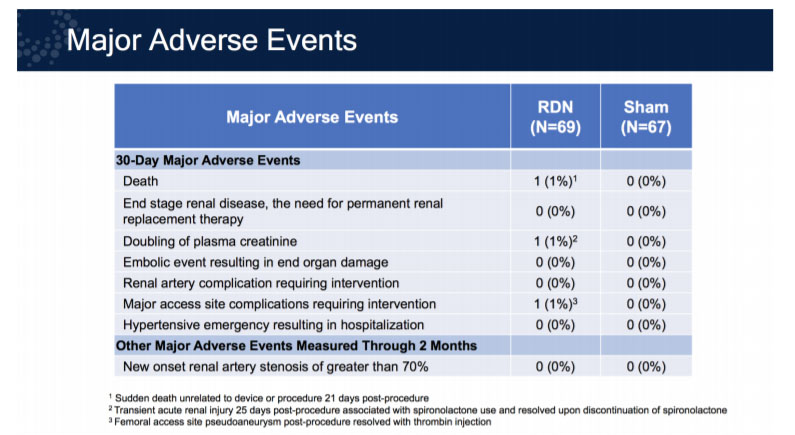
Figure 3: les évènements indésirables majeurs
Les auteurs notent que ces résultats sont en accord avec ceux de l’essai RADIANCE-HTN SOLO , effectué chez des patients souffrant d’hypertension légère à modérée, confirmant que la dénervation peut abaisser la PA sur un spectre large d’HTA. Le suivi des patients de l’étude se poursuivra pendant trois ans pour évaluer la durabilité, la sécurité et les avantages continus de la dénervation rénale.
------------------------------------------------------------------------------------------------------------
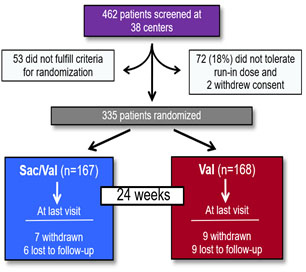
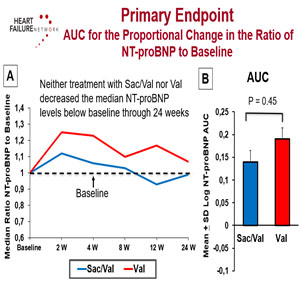
L’association sacubitril valsartan (SV) a fait ses preuves dans l’étude pivot PARADIGM-HF avec une réduction significative de la morbi mortalité en cas d’IC à FEVG altérée par rapport à l’enalapril. Cependant moins de 1 % des participants avaient une IC avancée (NYHA IV). L’étude LIFE (LCZ696 in Advanced Heart Failure) a pour objectif principal d’évaluer l’efficacité (pour réduire le NT-proBNP), l’innocuité et la tolérance du SV par rapport au valsartan en cas d’IC avancée à FEVG altérée Il s’agit d’une étude multicentrique prospective à double insu. 335 patients ont été randomisés : sacubitril/valsartan (n=167) Vs valsartan (n=168) pour un suivi de 24 semaines. Les principaux critères d’inclusion étaient une classe NYHA IV (depuis plus de 3 mois) et des taux de BNP ≥ 250 ou NT-proBNP ≥ 800 pg/mL, une PAS > 90 mmHg, une FEVG < 35 %, un DFG > 20 mL/min / 1,73 m2, et au moins 1 paramètre de gravité associé (utilisation récente d’inotropes IV, > 1 hospitalisation récente pour IC, FEVG ≤ 25 % ou limitation fonctionnelle sévère lors des tests d’effort (pic V02 ou tes de marche). Le critère primaire de jugement est l’aire sous la courbe (AUC) du changement des taux de NTproBNP par rapport au BNP de base. Les critères d’évaluation secondaires et tertiaires comprennent les résultats cliniques, l’innocuité et la tolérabilité du produit. Les résultats ont montré qu’aucun des deux traitement n’a réduit le taux de NT-proBNP médian en dessous du niveau de base(critère primaire d’évaluation). De même, il n’y a pas eu de différence entre le sacubitril/valsartan et le valsartan pour les critères secondaires et tertiaires d’évaluation, à savoir
-
•
- Nombre de jours en vie, hors de l’hôpital et sans évènements liés à l’IC : p=0,45 •
- Risque de décès cardiovasculaire ou hospitalisations pour IC : (hazard ratio [HR], 1,32 ; p=0,20) •
- Hospitalisations pour IC : (HR, 1,24 ; p=0,33) •
- Décès cardiovasculaires ; •
- Décès toutes causes avec une augmentation faible mais significative des hyperkaliémies (non mortelles) dans le bras SV
En termes de critères de tolérance, la dose quotidienne moyenne de sacubitril/valsartan était de 195,3 mg et celle du valsartan de 154,4 mg (les deux n’ont atteint que 48 % de la dose cible). Une hypotension est survenue dans 17% et 12% des groupes sacubitril/valsartan et valsartan, respectivement (p=0,16), et une hyperkaliémie est survenue dans 17% et 9% (p=0,035). Une aggravation de la fonction rénale a été observée dans 4 % des deux groupes. A noter que L’essai a été arrêté prématurément, en mars 2020, en raison du risque élevé d’effets indésirables dans cette population vulnérable pendant la pandémie de COVID-19. Par rapport à l’étude PARADIGM-HF : Les patients de LIFE étaient plus graves, avec une tension artérielle plus basse, une fonction rénale plus altérée, une FEVG plus basse, avec une fréquence de fibrillation atriale plus élevée et un taux de NT-proBNP de base plus important. Les doses de Sac/Val étaient plus faibles que celles requises pour la randomisation dans PARADIGM-HF.Le groupe témoin dans LIFE était solus valsartan, alors que l’énalapril était utilisé dans PARADIGM-HF. En conclusion Les résultats de l’essai LIFE sont concordants avec les observations antérieures selon lesquelles, à mesure que l’insuffisance cardiaque progresse, l’activation excessive et chronique du SRAA atténue voir même annule l’effet des peptides natriurétiques sur le cœur, le système vasculaire et les reins. Et malgré ses limites, cette étude montre qu’en cas d’IC à FE altérée très sévère ,les drogues habituellement actives dans des formes moins sévères et visant à contrer l’activation massive du système neurohormonal sont en échec.

Zine Elabidine BEN ALI, MD

Rahma KALLEL , MD

Tarek ELLOUZE, MD

Salma CHARFEDDINE , MD

Amine BAHLOUL, MD